
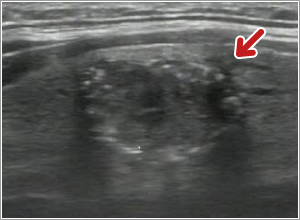
甲状腺にできる「しこり」は健診や人間ドック、画像検査の普及により近年多くみつかるようになっています。しかし、すべてが悪性(がん)というわけではなく実際には約2割程度ががんといわれています。甲状腺にできるがんには乳頭がん、濾胞がん、髄様がん、低分化がん、未分化がん、悪性リンパ腫があります。その中で80%以上を占める乳頭癌は一般に進行が遅く他の臓器にできるがんのイメージと大きく異なり、治療により治りやすいという特徴がありますが、適切な治療が必要です。またその他のがんの中には進行が速いものもあり、しこりがある場合は超音波(エコー)検査を行い、悪性腫瘍(がん)が疑われる場合は穿刺吸引細胞診(細い針で細胞をとる検査)を行った上で手術や放射線治療などの治療方針を決定します。
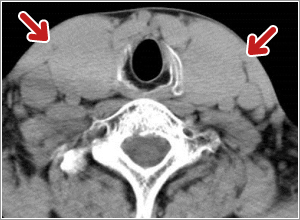
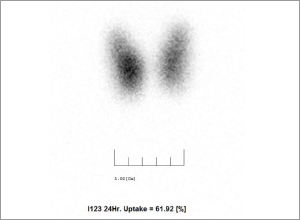
バセドウ病は男性より女性に3~5倍多く、いろいろな年代の方に発症しますが若い女性に多い傾向があります。①首の前面が腫れる、②目が前に出る、③(甲状腺ホルモン過剰による症状として)動悸がする、汗がよく出る、手が震える、体重が減る、生理不順になる、などさまざまな症状がありますが、①~③のすべての症状が揃うことは比較的少なく、よく知られている眼に関する症状は2,3割の方にでるのみです。症状が軽い場合は治療を自己中断してしまうケースもありますが、放置すると不整脈や心不全、あるいは甲状腺クリーゼ(ホルモン過剰による全身状態の急激な悪化)といった命にかかわる重篤な状態に陥ることがあり適切な治療が必要です。 また若い女性に多い病気ですが、甲状腺ホルモンの変動やバセドウ病治療による妊娠への影響も無視できません。妊娠前、妊娠中、出産後のそれぞれの時期に合った治療法を選択する必要があります。当センターでは患者さん各々の病状や環境、希望などを考慮しつつ抗甲状腺薬による薬物療法、アイソトープ(放射線)療法、手術療法の中から治療法を選択、あるいは組み合わせて行っていきます。
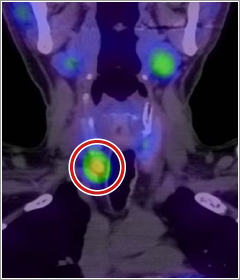
副甲状腺は甲状腺の裏(背中)側にある米粒大の小さい臓器で通常左右上下に1腺ずつ、合計4腺あります。甲状腺とは全く異なる作用を持ち、副甲状腺から出るホルモン(副甲状腺ホルモン)は主に血液中のカルシウム濃度が下がらないように維持するために、カルシウムの貯蔵庫である骨からカルシウムを血液に動員したり、尿へのカルシウムの排泄を抑えたり、カルシウムを腸から吸収しやすくしたりする働きがあります。副甲状腺ホルモンは血液中のカルシウムが減るとたくさん分泌されるのが普通ですが、原発性副甲状腺機能亢進症では副甲状腺ホルモンが血液中のカルシウムの量に依らず病的にたくさん分泌される病気です。そのために高カルシウム血症が起こり、尿量の増加、のどの渇き、食欲低下、胃潰瘍などの症状が出現します。また骨がもろく骨折しやすくなったり、血液中に増加したカルシウムが尿にでるため尿路結石を起こしたりします。当センターでは副甲状腺ホルモン過剰や高カルシウム血症が骨や腎臓を含む全身に及ぼす影響の程度を一人一人評価するとともに、病変の存在部位をエコーやシンチグラフィなどで診断します。また同時に他のホルモン臓器にも病気が存在するケース(多発性内分泌腫瘍症MEN)でないかどうかも専門的に検討します。治療は手術によりホルモンを過剰に分泌する腫瘍を切除することが基本ですが、手術の方法や薬物療法の併用なども含めそれぞれに合った方法で行います。
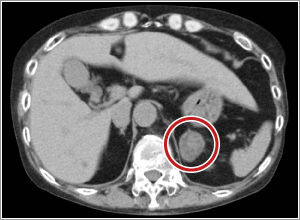
左右の腎臓の上にある副腎から分泌されるコルチゾールというホルモンが過剰になる病気です。コルチゾールは血糖や血圧の維持や免疫の調節など実にさまざまな働きをしています。コルチゾールが病的に過剰分泌されると高血圧、糖尿病、骨粗鬆症、生理不順をきたし、顔がむくんだように丸くなる、体幹が太く手足は筋肉が落ちて細くなる、アザができやすい、おなかに赤い妊娠線に似た線がでる、女性では体毛が増えるなど特徴的な外見の変化を伴います。副腎にコルチゾールを過剰に作る腫瘍(副腎性クッシング症候群)ができる場合や脳下垂体の腫瘍(クッシング病)や他の部位にできたがん(異所性ACTH症候群)が副腎を刺激する場合など原因はさまざまです。疑われる場合は当センターにて各種画像検査(CT、MRI、シンチグラフィ、PETなど)とともに内分泌負荷試験や選択的静脈洞血サンプリングを行い診断します。治療は手術療法が基本となりますが、原因によりソマトスタチンアナログ、メトピロン、ドパミン作動薬などの薬物療法や悪性腫瘍に対する集学的治療が必要となるケースもあり専門的診療が望まれます。
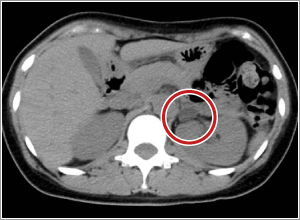
原発性アルドステロン症は副腎からアルドステロンというホルモンが過剰に分泌することで起こります。内分泌性高血圧の代表的疾患で一般の高血圧症の3-10%が原発性アルドステロン症であるといわれています。若いのに高血圧がある場合はさらに可能性が高まります。早期に発見され手術により原因腫瘍を切除できると、高血圧が治癒することも期待できる病気です。高血圧の方はかかりつけ医療機関で血液検査(アルドステロン/レニン比)を行い、結果が高値の場合に当センターに紹介となるのが一般的な流れです。当センターでは内分泌負荷試験や副腎静脈サンプリングなどで病気の性質、病気の存在部位の診断などを行います。その上で手術やアルドステロン拮抗薬による治療などを行います。
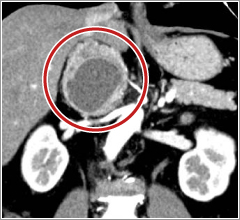
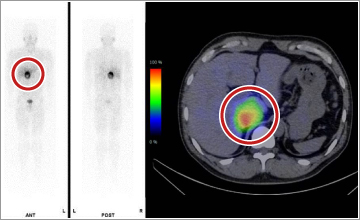
副腎や大動脈の周りにできた腫瘍からアドレナリンや類似ホルモンが分泌され、高血圧、代謝亢進(頻脈・やせ、便秘)、高血糖、頭痛、発汗過多などの症状を呈する疾患です。高血圧が発作性に起こるタイプもあり、そのようなケースでは普段の血圧は正常でも発作的に動悸・発汗・頭痛とともに血圧が上昇します。吐き気止めや造影剤などの治療薬や検査薬、ストレスや腹部の圧迫などが高血圧発作を誘発することもあり注意が必要です。診断のための検査として血液や尿中のホルモン測定やCT・MRI、シンチグラフィなどが行われます。悪性や家族性(遺伝性)のケースもあり疑われる場合にはしっかりと検査することが必要です。治療は手術ですが、再発する場合にはより専門的な治療(薬物治療やアイソトープ治療)を検討します。
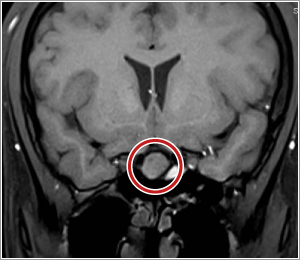
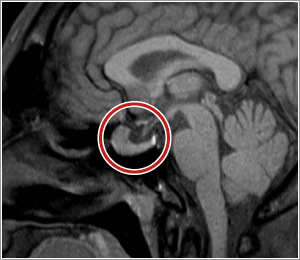
先端巨大症は成長ホルモンの過剰が原因で起こる病気です。成長ホルモンが過剰になると子どもでは身長が伸びますが、大人では手足が大きくなる(指輪や靴のサイズが変わる)、あごやおでこがでる、鼻が横に大きくなる、噛み合わせが悪くなる、などの外見の変化がゆっくりと起こります。またホルモンの作用により糖尿病、高血圧、高脂血症、睡眠時無呼吸症候群、関節痛、悪性腫瘍などのさまざまな合併症も出現します。ほとんどが脳下垂体に成長ホルモンをつくる腫瘍ができるために起こり、腫瘍のサイズにより頭痛や視野の異常の原因になることもあります。診断は内分泌負荷試験や画像検査などの検査により行います。診断後の治療は脳神経外科にて脳下垂体の腫瘍を摘出することが第一選択になります。その後必要に応じて薬物治療や放射線治療を行うことがあり内科と脳神経外科と連携して診療を行います。先端巨大症は国の指定難病である下垂体性成長ホルモン分泌亢進症として医療補助の対象になります。
プロラクチンというホルモンは脳下垂体から分泌され乳腺の発達や母乳ができるのを促進する作用があります。通常妊娠の終わりから産後にたくさん分泌されますが、それ以外に何らかの病気により血液中のプロラクチンが増える状態を高プロラクチン血症といいます。高プロラクチン血症は女性に多くみられ、女性では乳汁漏出と性機能低下(月経不順、無月経、不妊)、男性では性欲低下、陰茎萎縮などの自覚症状がみられます。若い女性では生理不順や不妊をきっかけに発見されることが多いです。原因としては脳下垂体にプロラクチンを産生する腫瘍(プロラクチノーマ)ができる場合や他の視床下部・下垂体の病気、内服中の薬により起こる場合もあります。原因により治療は異なりますが、プロラクチノーマの治療は薬物治療が主体で場合により手術が考慮されます。またプロラクチノーマは国の指定難病、下垂体性PRL分泌亢進症として医療補助の対象になります。
中枢性尿崩症は視床下部・下垂体後葉ホルモンであるバソプレシンが不足しておこります。バゾプレシンは腎臓で尿から水分を再吸収することにより尿を濃縮し、体内の水分を保つ働きをしています。バゾプレシンが十分に分泌できなくなると尿を濃縮できず必要な水分が再吸収できないため、薄い尿がたくさん出て体は脱水状態になります。そのため尿量の増加、のどの渇き、飲水量の増加が主症状になります。治療はバゾプレシンとよく似た成分(デスモプレシン)の点鼻スプレーや口腔内崩壊錠による補充ですが、尿が増える原因には中枢性尿崩症以外にも複数の病気があり十分な検査が診断のために必要です。またバゾプレシンが低下する原因(脳下垂体周辺の腫瘍や炎症など)に対する治療も合わせて行う必要があります。中枢性尿崩症は国の指定難病、下垂体性ADH分泌異常症として医療補助の対象となります。
遺伝性腫瘍は親から子に受け継がれる遺伝子の病的バリアントにより起こります。当センターでは遺伝性腫瘍専門医が遺伝カウンセラーとともに多発性内分泌腫瘍(MEN)1型・2型、フォン・ヒッペル・リンドウ(VHL)病、遺伝性褐色細胞腫・パラガングリオーマ症候群(HPPS)などを中心にさまざまな遺伝性内分泌腫瘍を診療しており、現在50名以上の患者様やご家族が当院で診療を受けています。